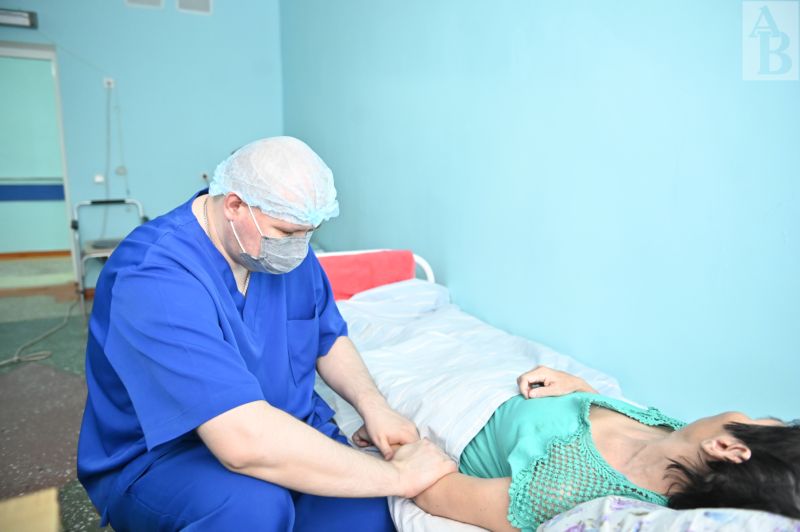
Зачем помогать безнадежному лежачему больному присаживаться в кровати? Зачем немощного переодевать, умывать и причесывать? Женщины и в тяжелом состоянии стремятся быть красивыми, ухоженными, а мужчины хотят сохранить чувство собственного достоинства. Специалисты рассуждают о праве на возможность оставаться человеком даже на пороге смерти.
Неутешительный диагноз и особый подход
Медики могут излечить многие тяжелые заболевания, но иногда и высокий уровень профессионализма бессилен перед страшными недугами. В любой ситуации врач может снять болевые приступы, оказать психологическую поддержку, улучшить самочувствие страдающего. Такая помощь называется паллиативной. В некоторых случаях она повышает качество жизни пациента и его родственников. Достигнуть этой цели можно предупреждением и облегчением мучений больного. Главное, не нарушить целостность психологической и социальной поддержки.
 Об этом рассказывает национальный эксперт по паллиативной помощи (ПП) Татьяна Острецова.
Об этом рассказывает национальный эксперт по паллиативной помощи (ПП) Татьяна Острецова.
– Когда в Казахстане начали говорить о таком явлении, как паллиативная помощь?
– Проблематика темы мне знакома с 2013 года, с момента создания Казахстанской ассоциации паллиативной помощи. Активное развитие этого направления началось благодаря усилиям неправительственного сектора, для которого фондом Сорос Казахстан были организованы поездки за границу для обучения по теме паллиатива.
– При каких болезнях пациент имеет право на этот вид помощи?
– Отказа в нем не должно быть никому, если мы говорим о тяжелом течении болезни. Увы, по результатам последних исследований, проводимых в ряде городов Казахстана, более 15 процентов населения недополучает ПП в полном объеме.
Неправильно думать, что нуждаются в ней только онкологические больные, причем на последней стадии. По международной статистике, таковых 33,8 процента из числа нуждающихся в специальном уходе. Остальные недуги, такие как хронические заболевания печени, сердечно-сосудистые, обструктивные заболевания легких, хронические заболевания почек, печени, рассеянный склероз, болезнь Паркинсона, ревматоидный артрит, неврологические заболевания, болезнь Альцгеймера и другие виды деменции, пороки развития, а также инфекционные заболевания, например, ВИЧ/СПИД и лекарственно-устойчивый туберкулез, также подпадают под эту социальную услугу. Например, состояние после инсульта, травм не всегда сопровождается неизлечимостью болезни или неэффективностью процедур, лекарств. Здесь важно способствовать улучшению качества жизни пациентов, например, за счет снижения тяжести симптомов заболевания. Не стоит забывать и про членов их семей, потому что боль – один из наиболее тяжелых симптомов.
– Есть ли различия между паллиативной помощью детям и взрослым?
– На мой взгляд, большая часть этой помощи должна быть определена для детей. К сожалению, у нас этим не занимаются. Между тем у нас немало детей с врожденными патологиями, родившимися маловесными, именно они чаще всего получают позже инвалидность. Есть дети, которым нужна паллиативная помощь с самого рождения. Болевой порог нетерпимости у деток очень чувствителен. Физические недомогания ребенка и взрослого – несопоставимые вещи.
[box type=»shadow» ]Принципы паллиативной помощи прописаны в «Белой книге» – документе Европейской ассоциации паллиативной помощи, который и является базовым для организации во многих странах:
Достоинство и автономия пациента: больной вправе выбирать место получения паллиативной помощи. Уход осуществляется только с согласия больного или родственников, если пациент не способен принять решение. Обязательное условие – к больному следует относиться с чуткостью и уважением, не задевая его религиозных и личных ценностей.
Непрерывность – состояние пациента должно регулярно отслеживаться.
Общение. Неизлечимо больные нередко замыкаются в себе, уходят от любых контактов. Однако доброжелательное общение способно увеличить эффективность паллиативной помощи.
Междисциплинарный и мультипрофессиональный подход, при котором больного посещают врачи разных специальностей, социальные работники, психологи, а если нужно, и служители церкви.
Поддержка родственников. Не только сам больной, но и его родственники постоянно испытывают сильный стресс. Поэтому им также оказывается необходимая психологическая поддержка и проводится обучение правилам ухода.[/box]
– С диагнозами «аутизм», «синдром Дауна» получают подобную помощь?
– Нет, но, если мы говорим о тяжелых неврологических ситуациях, когда человек не способен себя обслужить, то тогда он имеет право на доступ к ПП.
– В чем главный посыл паллиатива? Разве он не входит в набор нравственных ценностей медицинского персонала или лечащего врача?
– Такой вид услуги нельзя сводить к одному направлению. Это явление широкого спектра во взаимодействии социальных, финансовых и медицинских структур. Главное правило ПП при любой постановке диагноза, тяжелого в особенности, – роль психологической поддержки, которая начинается с сообщения пациенту его болезни, приветствия в его адрес в кабинете доктора.
Понимаете, пациенту с диагнозом «рак» все равно, первая у него стадия или последняя. Он испытывает шок от происходящего. В первую очередь важна психологическая помощь. Это нелегкий процесс для обеих сторон. Нужно преодолеть все этапы болезни: ужас, страх, боль. Ведь врач, по сути, проводник между болезнью и выздоровлением, а при ПП он облегчает страдания физического и духовного плана.
– Можно ли научиться оказывать такие услуги, воспитать в человеке сострадание?
– Есть понятие «паллиативный подход», которым обязаны владеть все медработники, начиная с младшего персонала. Это элементарные правила поведения с больным. Речь идет о коммуникативных навыках. Как сидит, как встает пациент на приеме – это все этапы особого подхода. Беседовать надо с больным не через стол, а чтобы видеть его с ног до головы. Важен визуальный контакт, а сейчас все отгородились компьютерами, техникой, бумагами. Паллиативная помощь дает эффект, когда начинается в кабинете врача при осмотре.
– С момента встречи с доктором?
– Да, вы вошли в кабинет, и началось живое общение. Каким тоном вам предложили пройти, как выслушали? И самое главное, надо уметь сказать человеку, что он неизлечимо болен. А что происходит на деле, мы сами видим. Жалобы на работу врачей слышим отовсюду. Коллег я не оправдываю – все случаи индивидуальны, но врач должен помнить: на прием пришел человек с болью. Навыки коммуникации – неотъемлемая, значимая часть паллиативной помощи.
– Всегда ли важно открыто сообщать человеку о неизлечимой болезни? Бывают ведь случаи суицида у пациентов, когда у них нет сил бороться.
– Говорить важно и нужно. О чем думает пациент, если лечится от онкологии? Что от него это скроешь, когда интернет в доступе. Ход его лечения напрямую зависит от выбранных средств ПП. Если грамотно рассказать о болезни, не пугая, о мерах лечения, поддержать, выслушать, при этом взять его за руку, мы добьемся большего эффекта. Все инструменты коммуникативного подхода и плюс лечения настроят пациента на выздоровление.
Суицидальные случаи – это плохая работа медицинского персонала. Родственники тоже не должны дистанцироваться. Даже сообщив о страшном диагнозе, задача медика – настроить пациента упорядочить жизнь, а не усугубить ситуацию. Для больного это шанс привести бумажные дела в порядок, написать завещание, если есть необходимость, помириться с теми, с кем был в ссоре. Эта ювелирная работа выстраивает доверие к людям в белых халатах.
– Постковидные ситуации входят в категорию паллиативной помощи?
– Кстати, на фоне пандемии и состояния панических атак ковидные пациенты тоже находят у себя массу болезней. Для них стресс – выпадение волос, плохая память, учащенный сердечный ритм, шум в ушах. Это все психологические проблемы. Здесь могу сделать отсылку к слабой подготовке психологов, но это вопрос уже другой темы. Врачи должны уметь сопереживать пациентам, даже если это просто паника.
«Всех вылечить нельзя, но помочь можно каждому»
С этим высказыванием не поспоришь, ведь цель паллиативной помощи не продлить или сократить жизнь, а улучшить ее качество на момент болезни и до последнего часа. Элементарно содержать больного в тепле, заботе, чистым, менять ему постель, делать массаж от пролежней согласно предписаниям медиков.
Во время беседы Татьяна Петровна сделал упор на социально-экономической стороне паллиативной помощи. Недостаточный финансовый уровень в семьях больных только ухудшает их состояние. У некоторых нет возможности создать благоприятные условия для лечения: нет средств для сиделок, медикаментов, плохое качество питания и условий быта.
Слабая информированность населения о ряде болезней тоже вызывает нежелание принимать участие в заботе о близком. Если говорить о домочадцах пациента, у многих нет верной тактики поведения с человеком, у которого неизлечимый недуг. Здоровые люди порой становятся раздраженными от присутствия в доме больного, но это надо пересилить. Потому в паллиативной помощи выработаны комплексные меры по работе с родственниками.
– Важно тесное взаимодействие с больным и его родными при планировании паллиативных мероприятий и их непосредственном проведении. Нельзя резко и неожиданно менять ход лечения, все изменения должны быть согласованы, – подчеркивает Татьяна Острецова.
Зачастую проблемой в облегчении страданий человека являются преграды бюрократического характера. Например, трудность в получении медикаментов, отстаивание в очереди за ними, а главное, понимание врача при выборе определенных препаратов, особенно наркотического характера, для усмирения боли. Эти барьеры тоже губительны при лечении болезни в период паллиатива.
– Если первый уровень паллиативной помощи – это коммуникативный подход, когда начинается второй?
– Это неспециализированная помощь в любой медицинской организации по необходимости. Например, при неврологических отделениях должны быть специалисты, способные оказать такую помощь. Если это лечение на дому, действует участковый врач либо мобильные бригады.
– Студенты медицинских учебных заведений изучают паллиативную помощь как самостоятельный предмет?
– В резидентуре по семейной медицине выделяется 60 часов на изучение этой темы. В этом плане ощущается дефицит преподавательских кадров. Вообще, я считаю, о понятии паллиативная помощь должны говорить на любом этапе клинического обучения в вузах и колледжах. Мои резиденты учатся девятый год, но впервые слышат об этом.
Надо учитывать, что ПП рассчитана на определенный перечень болезней. Нельзя сравнивать зубную боль и состояние после инсульта. Важно понимать, что можно об этом рассказать, научить, а дальше все зависит от самого врача. Многие морально не готовы к пациентам с неизлечимыми диагнозами. Поднимается вопрос о необходимости хосписа, где больные могли бы находиться в комфортных для его болезни условиях. Потому как в онкологических центрах наши пациенты не получают этот вид услуг в том объеме, о котором говорилось выше.
– А в чем отличия между хосписом и отделением паллиативной помощи?
– В отделениях паллиатива больные могут лежать определенное время, а хоспис – это место, где люди доживают, так скажем. Главное – создать условия не больничного характера, а домашнего, удобного, функционального. Та же кровать, тумбочка, вплоть до выхода на прогулку – все должно быть адаптировано с удобствами. Казахстанская ассоциация паллиативной помощи во время поездок с обучениями демонстрирует фильмы, слайды, показывая, как можно создавать комфорт и уют для больных на этом этапе лечения. Интерьер комнаты, кстати, тоже влияет на состояние больного.
– Есть ли план развития паллиативной помощи в Министерстве здравоохранения?
– Недавно состоялось совещание с министром здравоохранения с участием директора нашей ассоциации. Впервые был дан ряд указаний по составлению Дорожной карты для взрослых и детей в развитии паллиативной помощи. Без этой карты работы нет. Она определяет направления и задачи для решения любого медицинского вопроса. Это порядок нормативно-правовой базы в назначении наркотических веществ онкобольным. Это и создание мобильных бригад с функциями паллиативной помощи: уметь оказать услуги медицинского характера: уколы, массаж, работать с пациентами по неврологическими болезням и прочее. Также в планах создание экспертного совета при Минздраве по паллиативной помощи, куда войдут специалисты этого профиля, в том числе НПО.

[box type=»shadow» ]Хоспису быть?
Мажит КУЗБАКОВ, директор медицинского колледжа:
– В рамках республиканского госзаказа в регионе планируется построить больницу с направлением на паллиативную помощь. На месте бывшего перинатального центра в старой части города есть возможность открытия хосписа и отделения сестринского ухода. Пока там ведутся ремонтно-строительные работы. Известно, что содержание хосписа перейдет на баланс нашего учебного заведения. [/box]
Сестры милосердия
Дина Тукешева – заведующая отделением паллиативной помощи при БСМП – не понаслышке знает, что такое страх болезни и одиночества немощных пациентов.
– В основном наши пациенты – одинокие старики с хроническими прогрессирующими заболеваниями, – рассказывает Дина Газизовна, – такими как диабет, сердечная, почечная недостаточность, болезни печени. Их лечение прошло в профильных отделениях, а мы обеспечиваем поддерживающую терапию.
Отделение, функционирующее седьмой год, рассчитано на 20 коек. Направленность центра крайне специфическая. Здесь лежат люди, нуждающиеся в постоянном внимании и помощи. Бывают ситуации, когда человека нужно на время пристроить, например, когда в доме ремонт или некому присмотреть за ним. Срок содержания не должен превышать 30 дней.
В отделении поддерживается связь с правоохранительными органами и центром социальной адаптации для людей без ПМЖ. Это один из грустных моментов в работе сотрудников больницы. Несмотря на заботливый и должный уход со стороны персонала, количество немощных одиноких стариков и лиц асоциального типа не уменьшается. Никому в помощи тут не отказывают. Но дальнейшая судьба таких пациентов после поддерживающей терапии остается под вопросом. Многие возвращаются с обострившимися болячками, чаще это контингент из центра адаптации. А многих стариков привозят дети, уставшие от болезней пожилых, при этом забывая, что это их родители, подарившие им жизнь и сегодня отдающие им свою пенсию.
Со слов завотделением, неравнодушные родные пациентов получают знания и навыки по уходу за спинальными больными.
– Важно, чтобы у лежачего не было пролежней, обострения болезни, но ситуации бывают разные, и тогда на помощь приходят наши специалисты. Приходится учить родственников: с чего начинать кормление, сколько давать жидкости в день, показываем виды массажа, посильные для домочадцев, – поясняет Дина Тукешева.
В штате отделения есть психолог, массажист, банщица. Заведующая отделением согласна с коллегами, что вопрос паллиативной помощи может решить хороший хоспис для одиноких стариков с хроническими заболеваниями.
[box type=»shadow» ]Три вида паллиативной помощи
Хосписная — это всесторонняя забота о пациенте. Решает все проблемы неизлечимого больного, включая предоставление места для проживания в последние дни жизни и купирование приступов боли. Сотрудники обеспечивают потребности пациента: физические, духовные, эмоциональные и социальные.
Терминальная — это всесторонняя паллиативная помощь пациенту в последние дни его жизни.
Помощь выходного дня оказывается в выделенные для этого дни, чтобы родственники, которые постоянно заняты уходом за больным, могли отдохнуть. Этим занимаются специалисты в дневных стационарах, отделениях при хосписах или выездные патронажные службы на дому.[/box]
[box type=»shadow» ]В Кодексе РК «О браке (супружестве) и семье» первый подпункт статьи 145 гласит: «Трудоспособные совершеннолетние дети обязаны содержать своих нетрудоспособных нуждающихся в помощи родителей и заботиться о них». [/box]
Безнадежно больных содержать мы не можем
Жалын МОЛДАГАЛИЕВ, заместитель директора по социальной работе центра ресоциализации лиц, оказавшихся в трудной жизненной ситуации отдела занятости и социальных программ Актобе:
– Лицам, оказавшимся в трудной жизненной ситуации, наша организация оказывает медико-социальную помощь. В случае тяжелых хронических заболеваний терапевт дает заключение на госпитализацию в сестринский отдел. Безнадежно больных, недееспособных содержать мы не можем, оформляем их на поддерживающее паллиативное лечение в сестринский отдел БСМП. За время их пребывания там соцработники занимаются сбором документов для оформления пособий по инвалидности, пенсий. Сами понимаете, с каким контингентом мы имеем дело. Затем отправляем их в центр социального обслуживания
№ 1, известный как Дом престарелых. Бывают случаи, когда родственники оказывают посильную помощь в уходе за нашими подопечными.
Соцработник или сиделка
Назия ШАЯХМЕТОВА, замдиректора центра социальной помощи Актобе:
– Если человек уже состоял на облуживании нашего центра, соцработник обязан приходить к таким больным с увеличением посещений до трех раз в неделю. Говоря о прикованных к кровати, особенно если это касается одиноких стариков, помогаем найти их родственников, которые должны нанять сиделку. С неврологическими заболеваниями или при отсутствии родни положено оформление в центр социального обслуживания № 1 через отдел занятости и социальных программ.
Над Главной темой работала Нургуль АРИНОВА
Фото Куандыка ТУЛЕМИСОВА